Diagnostica Integrata - Bellorofonte

Menu principale:
Presso il nostro ambulatorio, grazie anche alla collaborazione del Columbus Clinic Center, è possibile procedere con un percorso di DIAGNOSI INTEGRATA ed ottenere una diagnosi precoce ed esaustiva rapidamente, sotto il controllo della stessa equipe medica e con il minor disagio per il paziente stesso.
Cosa vuol dire DIAGNOSI INTEGRATA?
Per ottenere una diagnosi precisa e aumentare l’accuratezza non basta solitamente un solo esame. Importante è quindi l’integrazione di più metodiche in modo da affinare la diagnosi di una eventuale patologia pensando al singolo paziente come unico e diverso da ogni altro.
Il nostro punto di forza è la possibilità di eseguire, se necessario, una serie di esami differenti in un breve lasso di tempo con minor stress per il paziente stesso.
Unico consiglio: sarebbe buona norma portare alla prima visita il risultato di un esame del sangue conosciuto come PSA TOTALE.
PSA (Prostate Specific Antigen):
bisogna specificare che il PSA non è specifico del carcinoma prostatico, infatti altri fattori quali l’Ipertrofia Prostatica Benigna (IPB), le infezioni possono causare un aumento del suo valore. Sono state quindi proposte alcune variabili per affinare l’uso del PSA. Ad esempio la PSA VELOCITY che rappresenta l’incremento del PSA totale in rapporto al tempo. E’ stato dimostrato che gli uomini con carcinoma hanno un aumento annuale del PSA totale più rapido rispetto agli uomini senza neoplasia. Ancora, la PSA DENSITY che indica il rapporto tra il PSA totale e le dimensioni della ghiandola prostatica: nei pazienti con una ghiandola prostatica di volume aumentato a causa dell’ipertrofia possiamo quindi trovare valori elevati di PSA. Ricordiamo ancora una volta che non tutti i pazienti con un’elevata concentrazione di PSA totale sono affetti da carcinoma prostatico, d’altro canto il 15% dei soggetti affetti da neoplasia prostatica hanno un PSA totale <4 ng/mL. Altri fattori causa di rialzo del PSA sierico sono l’ipertrofia prostatica, infezioni o semplice massaggio prostatico. L’indurimento della prostata può essere associato anche a prostatiti granulomatose croniche, dopo TURP (resezione prostatica transuretrale) o agobiopsia.
ESO PROST:
Da alcuni anni è nato un nuovo filone di indagine: la diagnostica elettromagnetica. La moderna diagnostica elettromagnetica, ESO-PROST, è una metodica priva di. Studi mostrano che nella diagnosi precoce di neoplasia prostatica risulta molto accurata (96%) nell’individuare anche alterazioni anche molto piccole che sfuggono a molte altre metodiche di imaging e non. Questa metodica è totalmente non invasiva, infatti la sonda viene appoggiata esternamente al paziente. Inoltre, usando onde elettromagnetiche con potenza centinaia di volte inferiore al telefono cellulare, è frequentemente ripetibile. La sua forza è la capacità di individuare i pazienti sani: questo significa che, come dimostrano recenti studi, se il risultato dell’esame è negativo la probabilità che non vi sia tumore è superiore al 95%. Ovviamente se il responso è positivo, il paziente dovrà continuare nel percorso diagnostico classico.
I principali vantaggi di ESO-PROST sono:
- Esame veloce: ogni analisi necessita di circa 10 minuti, con il paziente comodamente sdraiato su un apposito lettino.
- Non invasivo: la Sonda viene posta a contatto con il corpo del paziente, in corrispondenza della zona anatomica di interesse per l’indagine clinica, senza necessità di penetrazione. Il paziente rimane normalmente vestito con i propri indumenti intimi, senza oggetti metallici, o altri oggetti che potrebbero interferire con l’esame (p.e., telefoni cellulari).
- Non pericoloso: il segnale emesso è nel range delle radiofrequenze, pertanto il sistema NON adotta radiazioni ionizzanti. Il livello della radiazione è al massimo di 100 mW (paragonabile a quella di un radiocomando a media/lunga portata), di gran lunga al di sotto della potenza irradiata da un comune cellulare.
Esplorazione Rettale (DRE):
tradizionale è l’esplorazione rettale o DRE (digital rectal examination). Un aumento di consistenza o un indurimento della ghiandola prostatica percepibile alla palpazione, può essere un segno di neoplasia prostatica. In diagnosi differenziale si annoverano prostatiti granulomatose, iperplasia prostatica e calcoli prostatici.

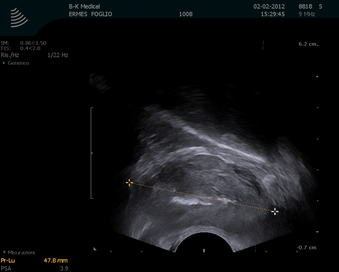
L’ecografia prostatica transrettale, o TRUS:
è importantissima in quanto è utile nell’esecuzione della biopsia prostatica e fornisce informazioni alla stadiazione locale della neoplasia prostatica. Attualmente la totalità, o quasi, delle biopsie prostatiche viene eseguita sotto guida ecografica. Il carcinoma prostatico, se visibile, si evidenzia come una lesione ipoecogena solitamente nella zona periferica della prostata. L’ecografia transrettale permette anche una misura abbastanza accurata del volume prostatico, necessaria per il calcolo della PSA density. Il flusso ematico attraverso i vasi della ghiandola prostatica può essere valutato grazie all’ecografia con Color o Power Doppler. Poiché nel carcinoma aumenta la vascolarizzazione, anche grazie alla neoangiogenesi, questa tecnologia può aumentare sensibilità e specificità dell’ecografia. E’ tuttavia vero che ugualmente una situazione infiammatoria porta ad un incremento del flusso ematico locale. La tecnica “3D color Doppler” consente di estrapolare un’immagine tridimensionale da una serie di immagini in 2D grazie all’uso di un particolare algoritmo informatico.

Prostate Cancer Antigen 3 (PCA3 o DD3):
misurato nelle urine, l’RNA messaggero non codificante di questo gene risulta iperespresso nel 95% dei carcinomi prostatici e poco presente in caso di tessuto fisiologico o IPB: il PCA3 risulta 66 volte maggiore nel tessuto tumorale rispetto che nella sua controparte non neoplastica.
RISONANZA MAGNETICA MULTIPARAMETRICA (mpMRI):
questa tecnica fonde sequenze anatomiche T2 pesate, sequenze con contrasto (DCE-MRI), sequenze pesate in diffusione (DWI e ADC). Diversi studi dimostrano che la MRI multiparametrica sia in grado di identificare foci di carcinoma nella prostata, in particolare in pazienti con biopsie multiple negative e valori di PSA costantemente elevati. L’altissima risoluzione di questa tecnologia permette di distinguere il tessuto periferico della ghiandola da quello neoplastico. La classificazione PI-RADS varia tra valori di 1 e 5 e richiede una buona esperienza nel campo della risonanza magnetica prostatica per un suo corretto utilizzo.
Biopsia prostatica transrettale ecoguidata tradizionale o con tecnica FUSION RMN:
In caso di una DRE positiva, un PSA sierico elevato, una diagnostica elettromagnetica positiva o della loro combinazione bisognerebbe procedere nell’iter diagnostico con una biopsia prostatica. I campioni (cores) bioptici vengono prelevati sotto guida ecografica da tutta la zona periferica della prostata, non solamente dall’area alterata apprezzabile all’esplorazione rettale o all’ecografia. Esiste poi la possibilità di eseguire biopsie prostatiche con molti più prelievi anche dette biopsie di saturazione. La procedura dura in genere 10-20 minuti, può essere eseguita ambulatorialmente in anestesia locale (spesso si preferisce combinare l’anestesia locale con una sedazione per evitare inutile dolore al paziente).
In casi specifici in cui la risonanza magnetica multiparametrica riconosca solamente un’area specifica sospetta per malattia, è possibile eseguire una biopsia con tecnica FUSION MRI: questa tecnica consente di fondere in tempo reale le immagini ecografiche e di risonanza magnetica (precedentemente acquisite) in modo da eseguire dei prelievi bioptici mirati solo nelle aree identificate come sospette.
Altri esami:
- UROFLUSSOMETRIA: è l’indagine urodinamica più semplice e meno invasiva. Consiste nell’urinare (in totale privacy) nel flussometro, uno strumento con le sembianze di un imbuto, ma che pe mezzo una tecnologia elettronica, permette di misurare il flusso minzionale in tempo reale e di riprodurlo in forma grafica. E’ importante che la minzione sia “normale”, eseguita con stimolo ad urinare: vesciche troppo vuote o troppo piene danno dati non attendibili. In linea di massima si dovrà urinare un’ora prima dell’esame quindi bere un litro di acqua. Bisogna sapere che però il riempimento vescicale dipende da vari elementi (liquidi bevuti, temperatura ambientale, uso di farmaci, stato di tensione psichica) ,non è facile quindi fornire indicazioni che vadano bene per tutti.